MEDELLÍN, COLOMBIA, SURAMERICA No. 329 FEBRERO DEL AÑO 2026 ISNN 0124-4388
MEDELLÍN, COLOMBIA, SURAMERICA No. 329 FEBRERO DEL AÑO 2026 ISNN 0124-4388

El sistema de salud en Colombia enfrenta un desbalance financiero estructural. Diversos análisis sectoriales señalan que el incremento anual de los costos operativos supera el crecimiento de los recursos disponibles, lo que genera presiones sobre la sostenibilidad del aseguramiento y la prestación de servicios. Esta situación se refleja en dificultades de acceso y en retrasos en la atención reportados por usuarios de las EPS.
Estos costos están relacionados con la expansión de la cobertura, los cambios en el perfil epidemiológico —donde el envejecimiento de la población genera mayores costos de atención—, así como con la inclusión en el Plan de Beneficios en Salud (PBS) de nuevos avances tecnológicos, medicamentos y servicios no financiados por la UPC. A ello se suman los costos derivados de la judicialización del derecho a la salud, donde la tutela obliga a prestar servicios que no siempre cuentan con financiación.
Juan Carlos Giraldo Valencia, director de la Asociación Colombiana de Hospitales y Clínicas (ACHC), sostiene que es un tema que requiere debate y un análisis de indicadores relacionados con la operación real del sistema, como el comportamiento de la UPC frente a la inflación y al salario mínimo.
“Frente a la inflación —explica—, observamos cómo el IPC para 2025 fue de 5,1 % y el IPC especializado en salud fue de 7,2 %, comparado con el incremento de la UPC del 16 % para el régimen subsidiado y de un poco más del 9 % para el contributivo”.
En relación con el salario mínimo, Valencia advierte que “hay un desfase; es un indicador que se ha vuelto crítico porque, en la operación real de los prestadores, entre un 60 y 65 % de los gastos se destinan a la remuneración del talento humano, porcentaje ligado al incremento del SMLV”.
Si bien el Ministerio de Salud indicó que solo el 4 % de los trabajadores están en el rango del salario mínimo, desde los análisis de la ACHC sobre el personal técnico o auxiliar, “es muy probable que ese porcentaje esté cercano a la mitad del talento humano en salud en el país”.
“No podemos afirmar que todos estén remunerados con SMLV, pero sí que existe un efecto de referencia derivado del incremento”, advierte Valencia, quien agrega que “un aumento del mínimo muy distante del crecimiento de la UPC tiene un impacto importante sobre la sostenibilidad del sistema y debería ser compensado con los ingresos a los que tienen derecho las IPS”.
Para el director de la ACHC, la insuficiencia de recursos se explica, en primer lugar, por el crecimiento de la cartera, que para 2025 alcanzó los 24 billones de pesos, reportados por 227 IPS, con deudas de las EPS por 18 billones, de los cuales 2.4 billones corresponden a EPS en liquidación.
En segundo lugar, por los incrementos tarifarios definidos por las EPS hacia las IPS. “Entre 2017 y 2022, el incremento de la UPC estuvo alrededor de 30 puntos porcentuales, mientras que el aumento tarifario para las IPS fue de cerca de 14 puntos. Para el periodo 2023-2025, mientras la UPC creció 14,93 %, los incrementos para las IPS fueron de apenas 4,3 puntos. Ese descalce lo asumen las IPS y afecta su funcionamiento diario”.
A estos factores se suman los impactos sociales y epidemiológicos que presionan el gasto. “Hay megatendencias evidentes y predecibles que no se están abordando con decisiones de política pública”, señala Valencia, quien menciona la transición demográfica avanzada y sus efectos en la cronicidad, la duración de la vida y de las atenciones.
También influyen factores como los vestigios de la violencia, la accidentalidad, la soledad y los cuidados prolongados, los cuales demandan cambios en el modelo de atención.
Otro elemento que presiona el gasto es el Plan de Beneficios financiado con presupuestos máximos. “Es necesario definir por qué se siguen usando estos recursos, cuál es su crecimiento proyectado y qué escenario implicaría incluir muchas de esas patologías, medicamentos e insumos dentro del PBS para que sean cubiertos por la UPC”.
Sobre la judicialización, Valencia Giraldo plantea que “la invitación es a seguir dando la discusión de política pública, evaluar si el PBS es eficaz y, en el marco de la Ley 1438, entender mejor cómo debe operar la progresividad”.
El déficit generalizado que afecta tanto a EPS públicas como privadas, incluso tras procesos de intervención y liquidación, refleja para Valencia Giraldo un problema estructural.
“El sistema de aseguramiento está siniestrado y se está sosteniendo sobre el sector prestador, que mantiene las puertas abiertas y asume costos, riesgos y siniestros, atendiendo a la población en medio de múltiples dificultades”.
Desde hace dos décadas se evidencia el incumplimiento de los tres indicadores básicos de permanencia para las EPS, lo que ha permitido la derivación del riesgo y ha contribuido al déficit del sistema.
Entre las formas de derivación del riesgo se encuentran las tutelas PBS, esquemas de contratación desequilibrados, el crecimiento de la cartera, la pérdida de oportunidad en autorizaciones y atenciones, interpretaciones dispares del PBS y altos niveles de glosas.
Ante este panorama, la ACHC propone una conversación de política pública centrada en la sostenibilidad del sistema. “El primer paso es financiero y requiere aumentar el porcentaje del PIB destinado a salud”, lo que implicaría cerca de 20 billones de pesos adicionales al año, según el Panorama de la Salud OCDE 2025.
Otra alternativa sería la desinversión de las reservas técnicas de las EPS, que superan los 6 billones de pesos y que el Consejo de Estado avaló como mecanismo para el pago de cartera a las IPS.
Desde la visión de Denis Silva Sedano, vocero de Pacientes Colombia, la combinación entre una UPC insuficiente —“cuyo cálculo para la vigencia 2026 se desconoce”— y una siniestralidad creciente mantiene la presión sobre el gasto.
“En 2025, cerca de 2 millones de usuarios no recibieron servicios de salud; si los hubieran recibido, el gasto sería aún mayor”, afirma.
Silva advierte que 16 millones de personas ya consumen servicios de manera regular y que la interrupción de tratamientos en patologías como cáncer o VIH obliga a recurrir a esquemas más complejos y costosos, con mayores barreras de acceso.
“Es necesario cuantificar cuánto le cuesta realmente a Colombia su sistema de salud y avanzar hacia un pacto social por la salud, que defina límites, costos y fuentes de financiación. Tenemos cobertura del 99 %, pero cobertura no es acceso, y acceso no garantiza calidad, oportunidad ni continuidad”, puntualiza.
Desde el Observatorio de Así Vamos en Salud (AVS) se plantean alternativas para estabilizar el sistema, como aumentar la liquidez mediante vigencias futuras y reservas técnicas, y acelerar el reconocimiento de pagos del Presupuesto Máximo.
“Se puede acudir a ajustes presupuestales de la Nación o a la banca privada para sanear el sistema de forma progresiva, priorizando a los prestadores para mejorar el flujo de recursos”.
También se propone dignificar las condiciones laborales del talento humano, eliminando la tercerización en funciones misionales y creando un régimen salarial especial mediante un estatuto laboral del sector.
En cuanto al PBS, AVS plantea definir criterios de justicia distributiva desde la jurisprudencia y la Ley Estatutaria, “revisando límites sin retroceder en la progresividad alcanzada”.
Finalmente, el Observatorio advierte que existen fuentes de desperdicio evitables en la prestación de servicios, que podrían reducirse fortaleciendo la Atención Primaria en Salud y disminuyendo la fragmentación del modelo.
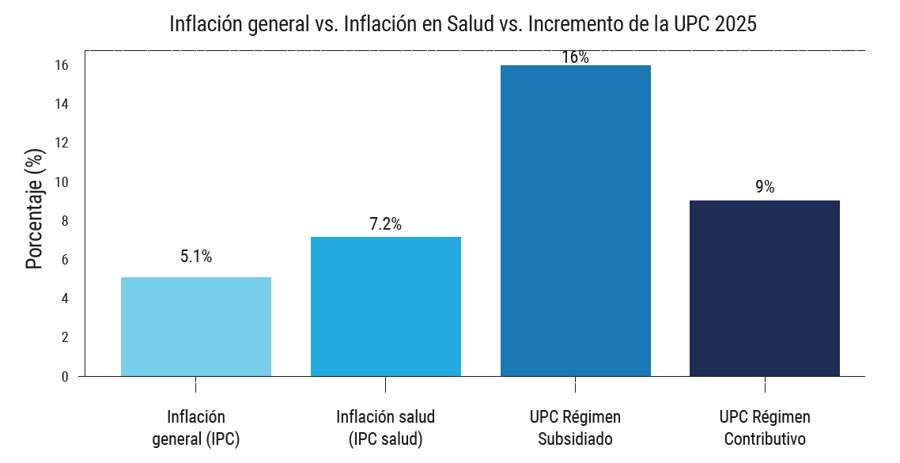 Fuente: Datos tomados de la entrevista con ACHC, gráfica elaborada por El Pulso
Fuente: Datos tomados de la entrevista con ACHC, gráfica elaborada por El Pulso
Si usted está interesado en alguno de los libros de la Editorial San Vicente Fundación, ingrese al siguiente link, acceda a nuestro catálogo y realice su proceso de compra
Visitar catálogo
Tel: (4) 516 74 43
Cel: 3017547479
diana.arbelaez@sanvicentefundacion.com