MEDELLÍN, COLOMBIA, SURAMERICA No. 269 FEBRERO DEL AÑO 2021 ISNN 0124-4388
elpulso@sanvicentefundacion.com
![]()
![]()
MEDELLÍN, COLOMBIA, SURAMERICA No. 269 FEBRERO DEL AÑO 2021 ISNN 0124-4388
elpulso@sanvicentefundacion.com
![]()
![]()
El gobierno nacional modificó la metodología de operación y financiamiento de las tecnologías, procedimientos e intervenciones que no se financian con cargo a los recursos de la unidad de pago por capitación UPC y que, a decir verdad, se había convertido en un problema sin solución efectiva toda vez que los entes territoriales no alcanzaban a cubrir las autorizaciones que se expedían por fuera del PBS, no obstante las estrategias con las aseguradoras para compartir la operación (Resolución 1479 de 2015), y con un efecto de afectación en las cajas de las EPS. Durante años las aseguradoras atendían prescripciones de servicios excluidos de la financiación de la UPC, y era así como por ejemplo un paciente trasplantado que había implicado un gasto en salud de $50 millones, requería un medicamento NO PBS de $200.000 dosis, allí empezaba un viacrucis para el paciente y un complejo tránsito de trámites administrativos para lograr la legalización, aprobación, reconocimiento y pago al asegurador.
El actual gobierno como una solución creó la Ley de Punto Final y la estrategia de techos, valores máximos de recobro, responsables y vigencias de aprobación, con lo que se atienden las prescripciones tramitadas a través de Mipres. Para cubrir este fin se asignó un monto según estudios de costos de los dos años anteriores para este tipo de reclamaciones; los dineros serían girados directamente a las aseguradoras para que las decisiones judiciales, y prescripciones a través de Mipres, a partir del primero de enero de 2020, se cubriera con recursos de la Adres y con fuentes distintas de la UPC.
Esta forma legal de financiamiento de los contenidos por fuera del PBS, buscaba sanear las finanzas territoriales, centralizar el proceso, establecer un mayor control, alcanzar niveles de sostenibilidad financiera sectorial, pero por sobre todo, garantizar la integralidad de los tratamientos y la accesibilidad de las demandas por servicios de salud. Otros resultados tangenciales serían disminuir las reclamaciones individuales vía tutela, y lograr ahorros en las finanzas del sector.
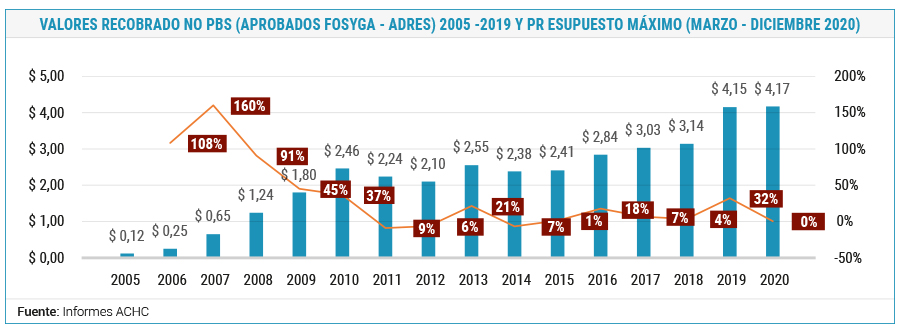
Entre el año 2015 al 2019 se han aprobado, asignado y girado $35.53 billones por este concepto. A partir del primero de enero de 2020 se aprobó un monto total de $3.9 billones, siendo necesario un ajuste para algunas EPS (Resolución 2459 de 2020) por $207.000 millones (Contributivo $94.920.193.368 y Subsidiado $112.841.550.330.00), cerrando en esta vigencia con un total de $4.1 billones, sin contar los valores entre enero y febrero de 2020 que tuvieron un tratamiento especial y no se consolidaron en este monto.
En 2020 del total consolidado de las EPS que recibieron recursos por el concepto de techos máximos, el agregado fue de $4.17 billones, de este valor cuatro aseguradoras acumularon $2.52 billones, para un porcentaje de participación del 60.3%, siendo en su orden: Nueva EPS, Sura, Sanitas Y Salud Total según informe de la ACHC.
Una comparación por años permite observar el incremento real de los recursos destinados para atender contenidos por fuera del PBS. Mientras en 2005 era de $0.12 billones, 16 años después es de $4.17 billones. Estas cifras han suscitado entre otros análisis, que el sistema en general es sostenible, no así las atenciones que deben cubrirse con recursos diferentes a la UPC; sin embargo la discusión se debe centrar en la pertinencia, efectividad y priorización científica y social, con ello se zanjaría la posible inclusión en el plan básico en atención a lo ordenado por la Ley Estatutaria en Salud y la Corte Constitucional de tener un plan integral en salud implícito, excepto lo excluido.
En el gráfico se observan cuatro momentos de verdad alineados con decisiones jurisdiccionales y de alto gobierno. El primer momento se caracteriza por un incipiente crecimiento que no alcanza al billón de pesos entre los años 2005 a 2007. Una vez se expidió la Sentencia T-760 de 2008 se configura un segundo momento de crecimiento que va hasta el año 2018 con incrementos que superan el aumento del salario mínimo y la misma inflación, y que desencadenaría un fenómeno de insolvencia al presentar valores que oscilaron entre $1 y $3 billones. Un tercer momento en la cronología está en el año 2018-2019 con un crecimiento notorio del 32 %, que converge con la entrada en pleno de la Ley Estatutaria en Salud. Para 2020, se mantiene el mismo valor en términos absolutos y por tanto corrientes.
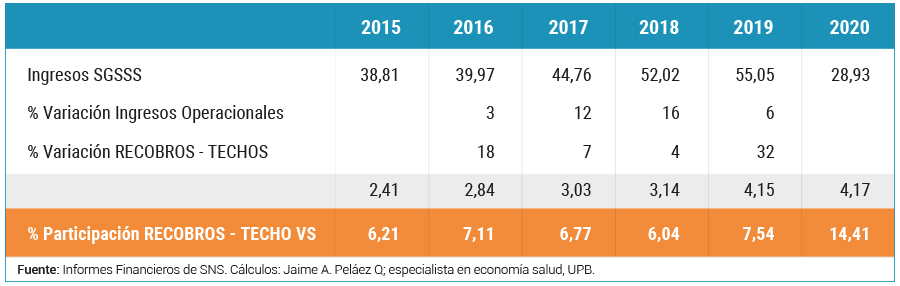
Es importante observar como en el lustro entre 2015 y 2019 se ha mantenido una participación de los valores aprobados, asignados y ejecutados como recobros, hoy denominados techos máximos, entre 6.21% en 2015 a 7.54% en diciembre 31 de 2019, por lo que una vez se conozca el reporte del consolidado de los ingresos ejecutados a diciembre 31 de 2020 se deberán alcanzar los $58 billones, con lo que se tendría una participación estimada de 7.2%.
En la vigencia fiscal de 2016 la variación de los ingresos operacionales fue del 3 %, los recursos en ese mismo año crecieron para actividades de recobro en dos dígitos, hasta el 18 %, mientras en 2019 dicho crecimiento fue del doble en ingresos operacionales con 6 %, al igual que la variación de recobros - techos máximos y que casi se duplicó frente a este mismo año, es decir que el sistema cada vez recibe una presión más fuerte en la utilización y aplicación de nuevos recursos para financiar las acciones por fuera de los planes básicos en salud. Este comportamiento es un tanto contrario en los años 2017 y 2018 con variaciones de 12 % y 7 % y 16 % y 4 % respectivamente.
De lo expuesto se colige que los recursos asignados para cubrir faltantes de cobertura financiera, son crecientes, billonarios y lo hacen por encima de la inflación, y generalmente crecen en forma más acelerada que lo que lo hacen los ingresos operacionales, por lo que si su efectividad está asegurada, los análisis de costo efectividad, costo beneficio y costo utilidad son probados y representa, según la evidencia científica, seguridad y efectividad para el paciente; lo que sería la incorporación al PBS y se constituya en fuente misma de la UPC, lo cual haría consistente las finanzas sectoriales y facilitaría el relacionamiento entre voluntades.
Es claro que estos recursos billonarios girados de manera anticipada a las EPS, y que solo en 2020 fueron de $4.17 billones, sumados a las utilidades excepcionales generadas durante y por la pandemia de $810.632 millones en el primer semestre de 2020, a lo que se debe sumar el aumento de 204.000 afiliaciones oficiosas y el reconocimiento especial en estos temas de pandemia, donde solo en seis meses se han girado $68.000 millones para pruebas Covid-19, deben contribuir al fortalecimiento redistributivo en toda la cadena en procura de mejorar los niveles de sostenibilidad, más allá de los ahorros esperados en especial con la metodología de presupuestos máximos, evitando las bajas ejecuciones, concentraciones y pago selectivo, y más aún si se considera que los prestadores se han visto afectados seriamente en sus finanzas por razones ya ampliamente expuestas.
EL PULSO como un aporte a la buena calidad de la información en momentos de contingencia, pública y pone a disposición de toda la comunidad, los enlaces donde se pueden consultar de manera expedita todo lo relacionado con el Covid-19-

Tel: (4) 516 74 43
Cel: 3017547479
diana.arbelaez@sanvicentefundacion.com